位置:主页 > 疾病诊疗 > 内外妇儿 > 外科
三尖瓣闭锁
来源:求医网 作者:求医网 点击:次 时间:2008-02-22
【概述】
三尖瓣闭锁是一种紫绀型先天性心脏病,发病率约占先天性心脏病的1~5%。在紫绀型先天性心脏病中继法乐四联症和大动脉错位后居第三位。主要病理改变是三尖瓣闭锁或三尖瓣口缺失,卵圆孔未闭或房间隔缺损,二尖瓣和左心室肥大,右心室发育不良。
临床上呈现紫绀、气急和乏力等症状,而心电图显示电轴左偏和左心室肥厚,P波高而宽,则应高度怀疑可能有三尖瓣闭锁。右心导管检查和心血管造影、超声心动图检查可以明确诊断本病。需与法乐四联症、Ebstein畸形、大动脉错位、右心室双出口和单心室等鉴别。
三尖瓣闭锁的预后极差,生存期很短,约70%病儿于出生后1年内死亡。新生儿病例肺血流量减少呈现重度紫绀。右心房与左心房间存在压力阶差者,为增加肺循环血流量可施行下列姑息性手术。
(一)姑息性手术
1.体肺循环分流术 常用的是左侧锁骨下动脉-肺动脉端侧吻合术(Blalock-Taussig分流术)或在锁骨下动脉与肺动脉之间联结一段Gortex人造血管。也可施行降主动脉-左肺动脉侧侧吻合术(Potts分流术)或升主动脉-肺总动脉侧侧吻合术(Waterston分流术)。后两种手术可能产生肺动脉扭曲或吻合口太大致肺血流量过度增多。
2.带囊导管心房间隔缺损扩大术或闭式房间隔部份切除术 三尖瓣闭锁心房间相通2/3为卵圆孔未闭,1/3为房间隔缺损。右心导管检查发现右房压力高于左房压力>0.67kPa(5mmHg),需扩大心房之间通道,可用带气囊导管通过房间隔缺损进行气囊扩大缺损。此方法可在心导管检查时进行,常用于婴幼儿减轻症状。此外可用闭式方法在房间隔造成一个缺损,解除右心房和腔静脉高压,缓解右心衰竭。
2.上腔静脉右肺动脉吻合术(Glenn手术)Glenn手术疗效较好,其优点是不加重左心室负荷,也不产生肺血管病变。但6个月以下的病例手术死亡率较高,且手术造成的左、右肺动脉连续中断,日后重建手术时操作难度很大。
4.肺动脉束扎术 肺循环血流量过多引致充血性心力衰竭,并易产生肺血管阻塞性病变。经内科治疗难于控制心力衰竭者,可施行肺动脉环扎术减少肺循环血流量,改善心力衰竭和防止发生肺血管病变。
(二)矫治性手术1968年Fontan施行右心房-肺动脉吻合术同时缝闭心房间隔缺损治疗三尖瓣闭锁获得成功。Fontan手术的目的是将体循环静脉回流入右心房的血液全部引入肺动脉,在肺内进行氧合而无需依靠右心室排送血液。保留解剖畸形。手术指征有:①肺动脉平均压力<2kPa(<15mmHg),②肺血管阻力<4Wood单位/m2,③左心室喷射指数>0.6,④左心室舒张末期压力<1.6kPa(<12mmHg)。⑤二尖瓣无明显病变。⑥年龄>2~3岁。⑦窦性节律。⑧主肺动脉直径比例≥0.75。
Fontan手术有下列数种操作方法:
1.右心房-肺动脉联结 适用于三尖瓣闭锁大血管错位或肺动脉狭窄,但左、右肺动脉发育好。手术时肺总动脉根部离断,近心端关闭,肺总动脉经主动脉后转向右侧,与右房顶部吻合。术时需充分游离肺总动脉和左、右肺动脉,防止术后牵拉,引起吻合口狭窄。用心包补片关闭房缺时,将左房顶部隔入右房侧,保证吻合口直径大小。2岁以内吻合口直径不能小于2cm,3岁以上应为2.5~3cm。此外有在右心房与肺动脉之间安放带瓣外管道,经右心房切口应用补片闭合房间隔缺损。关胸前必须检查外导管是否受压,如有压迫,应切除部份胸骨后板(图1)。
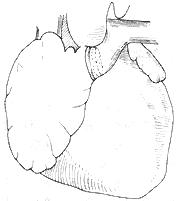
(1)同种主动脉吻合于右心房和主肺动脉之间
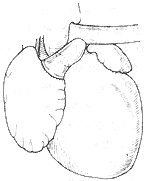
(2)右心室吻合到右心房内有Teflon环支撑
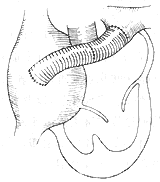
(3)Daeron管道带有猪主动脉瓣吻合于右心房和肺总动脉无端
图1 三尖瓣闭锁手术图解
2.右房-右室流出道吻合 适用于右心室流出道无狭窄,肺动脉瓣环和肺总动脉无狭窄或主动脉与上腔静脉间无空隙,不适合于右房顶部与肺动脉吻合。手术方法有右房作“冂”型切口,心房壁翻向右室流出道切口,与切口下边缘作吻合,前壁用心包补片覆盖,形成通道。此外有右心房与右心室之间安放外导管,可在体外循环下作右心室切口,切除漏斗腔内肥厚肌肉,室间隔缺损直接缝合或补片修复。经右心房切口,用补片闭合房间隔缺损。最后用涤纶织片或Gortex外管道吻合右心房与右心室漏斗部。
3.上腔静脉离断,上腔静脉远端与右肺动脉吻合,近心端与肺总动脉吻合 手术时充分游离上腔静脉和左右肺动脉,防止吻合时上腔静脉或肺动脉扭曲引起吻合口狭窄。保留右房顶部,避免损伤窦房结动脉。
手术时应注意:①尽可能保持右心房解剖和功能上的完整性。使之术后有效肺循环动力血泵和减少房性心律失常。②带瓣或无瓣外导管口径要足够大,6岁左右为20mm,而较大儿童为22~25mm。导管在肝素化前抽血预凝,防止心跳后渗血。③放置管道位置适当,避免胸骨压迫管道。④术毕右心房测压力,如超过3.3kPa(25mmHg)和右心排出量低于2L/m2,应作上腔静脉和右肺动脉吻合,减低右房压力。安置临时心脏起搏器控制心率。
手术后处理:术后心肺功能监测,早期保 持右房压>2.0kPa(15mmHg),如不能维持应输血和血浆。低心排出量综合征时,则应用多巴胺、异丙基肾上腺素或硝普钠等药物。术后早期渗血较多时,应及时应用新鲜血、血小板和纤维蛋白原。术后右房压力增高,淋巴液回流受限可造成引流量增多,可用利尿药和/或洋地黄。术后抗凝2~3个月。


